Extrasystoles ventriculaires
Que sont les extrasystoles ventriculaires ?
Les extrasystoles ventriculaires correspondent à des battements supplémentaires du cœur qui s’intercalent entre deux battements normaux.
Physiologiquement, le rythme cardiaque débute au niveau de l’oreillette droite dans le nœud sinusal. L’activité électrique traverse les oreillettes puis le nœud auriculoventriculaire et le faisceau de His et ses branches (une sorte de fil électrique qui permet de conduire rapidement l’électricité) avant d’aller activer les ventricules pour permettre la contraction cardiaque.
Lors d’une extrasystole ventriculaire il y a une activation prématurée directement dans les ventricules. C’est pour cela que l’on parle d’extra (extra= en plus) systoles (systoles =contraction) ventriculaires. Tout le monde en a et le plus souvent on ne les ressent pas. Il arrive cependant parfois qu’elles puissent être gênantes ou être le marqueur d’un risque de trouble du rythme plus grave pouvant conduire à une mort subite.
Les extrasystoles ventriculaires peuvent être favorisées par de nombreux facteurs comme le stress émotionnel ou physique, la consommation d’excitants tels que l’alcool, la caféine, le tabac ainsi que d’autres drogues illicites, un taux bas en potassium et magnésium, ainsi que par certains médicaments, comme les antihistaminiques, ou des médicaments contre le rhume comme les vasoconstricteurs nasaux (décongestionnant) tel que la pseudo-éphédrine.
De nombreux facteurs influencent le risque des extrasystoles ventriculaires comme la présence d’une cardiopathie sous-jacente (cardiopathie ischémique, hypertrophique ou dilatée), ou l’insuffisance cardiaque, les paramètres même de l’extrasystole, la morphologie des extrasystoles, l'endroit d’où elles proviennent dans les ventricules. Le plus souvent les extrasystoles sont bénignes mais il est important d’avoir une évaluation attentive avant de pouvoir être rassurant.
Par contre, des antécédents cardiaques sont des facteurs de gravité, dont la maladie coronarienne et les antécédents d’infarctus, ainsi que les insuffisances cardiaques et les maladies des valves cardiaques entraînant une dilatation des ventricules.
Quel est l'intérêt d'un deuxième avis pour des extrasystoles ventriculaires ?
Pourquoi demander un deuxième avis pour des extrasystoles ventriculaires ?
Les extrasystoles ventriculaires sont une affection du rythme cardiaque à la symptomatologie peu spécifique. Faire la différence et suspecter des extrasystoles face à de simples palpitations, à une tachycardie ou aux effets du stress n’est parfois pas évident et le clinicien peut ne pas les voir lorsque celles-ci n’apparaissent pas à l’ECG de contrôle. La prise en charge thérapeutique est très variable en fonction des symptômes mais surtout de la potentielle dangerosité des extra systoles. Pour toutes ces raisons, un deuxième avis peut être très utile.
Quelles sont les questions les plus fréquemment posées ?
- Est-on certain du diagnostic d'extrasystoles ventriculaires ?
- Quelle est l’origine de mes symptômes ?
- À quels facteurs déclenchant dois-je faire attention ?
- Quels changements apporter à mon style de vie ?
- Mon cas et mes antécédents justifient-ils un traitement ?
- Des examens supplémentaires sont-ils à réaliser ?
- Suis-je à risque de complications à l’avenir ?
- Dois-je supprimer le café et l’alcool définitivement ?
- Dois-je faire surveiller cette arythmie ?
- Mon traitement est-il à adapter au regard de mes autres pathologies ?
Mais aussi toutes les questions spécifiques que vous vous posez.
Quels sont les spécialistes des extrasystoles ventriculaires ?
La cardiologue est le médecin spécialiste des extrasystoles ventriculaires. Son rôle est de prévenir, diagnostiquer et traiter les maladies du cœur et des vaisseaux.
Votre médecin traitant peut vous adresser à un cardiologue. Il peut vous recommander un cardiologue en particulier, mais vous avez également la possibilité d’en trouver un sur des sites internet spécialisés (Conseil national de l’Ordre des médecins, Annuaire Santé Ameli, ...). La télémédecine peut être une solution intéressante dans certains cas, si vous souhaitez éviter de vous déplacer ou obtenir un avis plus rapidement.
Dans le cadre des extrasystoles ventriculaires, il faudra consulter un cardiologue expert de cette pathologie, notamment un rythmologue, spécialiste des troubles du rythme cardiaque.
La consultation chez un cardiologue spécialiste des extrasystoles ventriculaires dure en général une demi-heure. Elle débute par un interrogatoire sur vos antécédents familiaux et personnels. Le cardiologue pratiquera ensuite un examen clinique, en prenant notamment votre tension artérielle. Il vous prescrira, si nécessaire, différents examens complémentaires. Il est très important que votre dossier médical soit bien préparé avant votre consultation.
Avec l’instauration du parcours de soins coordonnées, seul votre médecin traitant peut vous orienter vers un cardiologue, la consultation sera alors remboursée à 70 % (du tarif conventionnel) par la Sécurité sociale. Votre mutuelle peut prendre en charge le complément.
Le cardiologue peut pratiquer des tarifs en secteur 1, sans dépassement d’honoraires, ou en secteur 2, avec dépassement d’honoraires. Si votre cardiologue exerce en secteur 2, le dépassement ne sera pas pris en charge par la Sécurité sociale, mais vous pouvez être remboursé en partie par votre complémentaire santé.
Quels sont les symptômes des extrasystoles ventriculaires ?
Après une extrasystole ventriculaire apparaît parfois un repos compensateur très court, le remplissage du ventricule dure plus longtemps et la contraction suivante est donc plus forte. C’est cette contraction plus efficace, après ce repos compensateur, qui est ressentie par le patient et non l’extrasystole en elle-même. Les symptômes décrits peuvent être variables comme des palpitations, des sensations de “choc” thoracique, une sensation de pause, de “raté”.
Les extrasystoles ventriculaires peu fréquentes sur un patient sans antécédent cardiaque par ailleurs ne représentent pas un risque et sont anodines, souvent même asymptomatiques. Cependant, quand elles commencent à être fréquentes sur un patient dont le cœur est déjà malade, elles peuvent être à l’origine d’arythmies plus graves comme une tachycardie ventriculaire, qui peut évoluer en fibrillation ventriculaire (arrêt cardiaque).
Comment diagnostiquer les extrasystoles ventriculaires ?
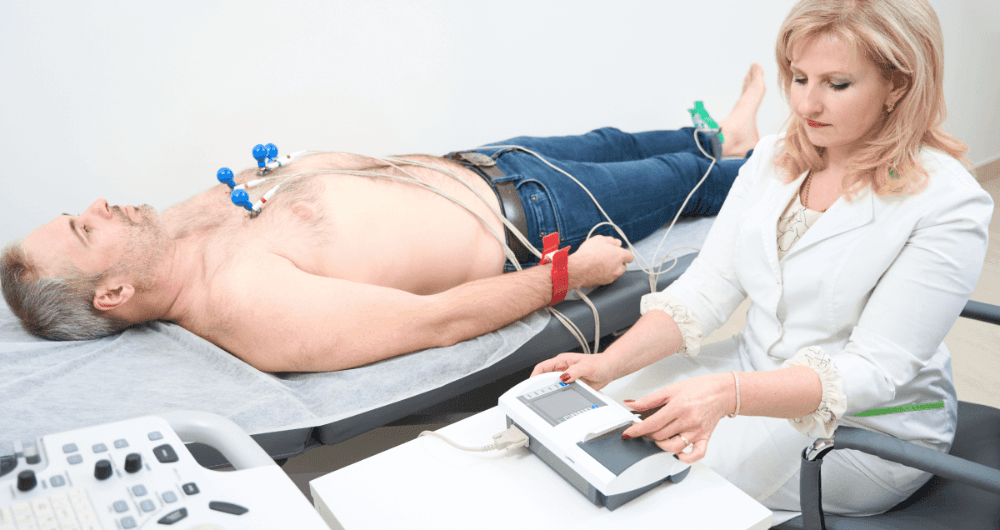
Le diagnostic d’extrasystoles ventriculaires se pose sur un électrocardiogramme (ECG). Cet examen est réalisé rapidement en consultation par exemple, à l’aide d’électrodes positionnées sur le thorax, les poignets et les chevilles, qui enregistrent l’activité électrique du cœur. Ces extrasystoles ventriculaires sont souvent retrouvées lors d’ECG effectués pour d’autres indications.
D’autres examens peuvent être pratiqués lorsque les extrasystoles n’apparaissent pas à l’ECG en consultation, mais que le diagnostic est fortement suspecté par le clinicien. Un ECG réalisé sur 24-48 h, un Holter, peut être prescrit, avec un boîtier que le patient doit garder sur lui afin d’obtenir une meilleure vue d’ensemble. Il existe d’autres examens comme l’enregistreur d'événements, qui reprend le principe de l’ECG portable et que le patient active lorsqu’il ressent les symptômes afin d’enregistrer son rythme cardiaque pendant la crise, ou encore l’ECG réalisé lors d’un test d’effort où le clinicien cherche à potentialiser l’arrivée d’une extrasystole afin de l’enregistrer. Classiquement, il est reconnu que les extrasystoles qui disparaissent à l’effort sont en général bénignes, en particulier quand il n’existe aucune maladie cardiaque.
Comment traiter les extrasystoles ventriculaires ?
Du point de vue thérapeutique, il faut tout d’abord savoir que les patients présentant des extrasystoles ventriculaires asymptomatiques ou sans maladies cardiaques surajoutées ne doivent suivre aucun traitement médical et se cantonner à des recommandations qui visent uniquement à diminuer la fréquence ou l’apparition des extrasystoles ventriculaires. Ce changement de style de vie passe donc par l’arrêt du tabac, la limitation de la consommation de caféine et d’alcool, et la gestion de son stress. Il faut aussi éviter les médicaments pour le rhume à base de pseudoéphédrine en vente libre. Chaque patient peut alors noter les facteurs déclenchant chez lui et les supprimer. L’anxiété, qui favorise la survenue des extrasystoles ventriculaires, ne doit pas être négligée et peut se résoudre par une aide médicamenteuse, la pratique de yoga et autres techniques de méditation.
Un traitement médicamenteux peut être prescrit par le clinicien lorsque le patient est très gêné, ou du fait de ses antécédents cardiaques tel qu’un infarctus du myocarde récent ou une insuffisance cardiaque. Le traitement consiste en la prise de bêta-bloquants qui vont supprimer les contractions supplémentaires. D’autres médicaments peuvent également être prescrits comme les inhibiteurs calciques ou encore l’amiodarone.
Lorsque le traitement médicamenteux se révèle inefficace et que les symptômes persistent, le clinicien peut recommander l’ablation, c’est-à-dire la destruction des zones du cœur responsables des contractions prématurées par radiofréquence. Cette opération se réalise à l’aide d’un cathéter introduit dans la veine fémorale (situé au niveau du pli de l’aine en haut de la cuisse) jusqu’au cœur afin d’éliminer avec précision par la chaleur les zones responsables.
En dernière intention et seulement lorsqu’il existe des risques de fibrillation ventriculaire, un défibrillateur implantable peut être recommandé (différent d’un pacemaker).
Auteur de la fiche
Le Professeur Vincent PROBST est PU-PH (Professeur des Universités – Praticien Hospitalier) cardiologue, spécialisé dans le diagnostic et le traitement des troubles du rythme cardiaque. Il est responsable du service de cardiologie du CHU de Nantes et dirige le centre de référence pour la prise en charge des maladies rythmiques héréditaires de Nantes.
Mise à jour le 17/09/2024 Revue par le Professeur Vincent Probst
Obtenez l’avis d’un médecin spécialisé de votre problème de santé en moins de 7 jours
Voici l’un des médecins référencés pour cette maladie

Pr Vincent Probst
Cardiologue
CHU Nantes - Hôpital Nord Guillaume et René Laennec
Grâce à votre contrat santé ou prévoyance, obtenez l’avis d’un médecin référent de votre problème de santé en moins de 7 jours, gratuitement et sans avance de frais
Découvrez nos conseils santé sur notre blog chaque semaine


Cardiovasculaire
Maladie cardiovasculaire : quel impact sur la qualité de vie ?Par Fanny Bernardon le 05/10/2020

Découvrez nos webinaires